
川上 甲太郎先生
医療法人社団 保健会 谷津保健病院
整形外科部長
資格:脊椎脊髄外科専門医、日本整形外科学会専門医、日本整形外科学会脊椎脊髄病医、日本整形外科学会スポーツ医、日本脊椎脊髄病学会指導医




基本的には、飲み薬を使った治療から始めることが多く、現在はさまざまな薬が用いられています。痛みが強い場
合には、NSAIDs と呼ばれる痛みや炎症を抑える非ステロイド性抗炎症薬を処方します。ただし、胃腸や腎臓への
影響があるのであまり長期間飲み続けるのは避け、当面の痛みが落ち着けば、神経の血流の回復を促すリマプロス
トアルファデクスなどの薬で治療を続けます。神経障害による痛みを和らげるプレガバリンを処方することもあり
ます。
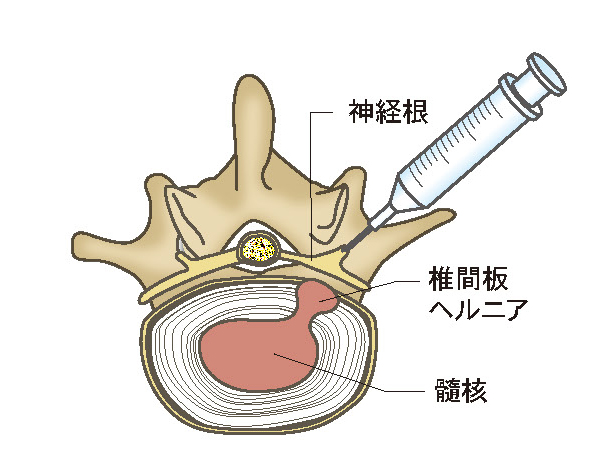
飲み薬だけで改善する人は少なくありませんが、それでも痛みやしびれ
が気になる場合には、ブロック注射を行います。痛みを起こしている神
経に直接局所麻酔薬やステロイド剤等を注射する神経ブロックや、背骨
の中にある硬膜外と呼ばれる空間に注射し、神経に痛みが伝わるのを防
ぐ硬膜外ブロックがあります。
ブロック注射により長期間良い状態を保てる人がいる一方で、期待した
効果が得られない患者さんも中にはいます。3 回程度試して効果が十分
でなければ、手術など別の治療を検討します。


保存療法で改善が見られなければ手術が次の選択肢となりますが、脊柱管狭窄症
は命を落とすような疾患ではないため、手術のタイミングは患者さんの希望を尊
重したものになります。一般的には、ご本人が日常生活に支障を感じ始めたとき
がひとつの目安だと思います。日常生活での活動レベルは人それぞれですので、
患者さん個人に合わせて考えることが大切でしょう。肉体労働をしている方が、
「仕事に支障があるから」と早めに手術を希望されることもあります。
長年にわたって我慢を重ね、ついに手術に踏み切るケースもありますが、長く放
置してからの手術となると術後にしびれなどが残りやすい点は注意すべきです。
脊柱管狭窄症の手術はあくまで神経を圧迫している原因を取り除くものであり、
すでに傷ついてしまった神経を元に戻すことはできません。
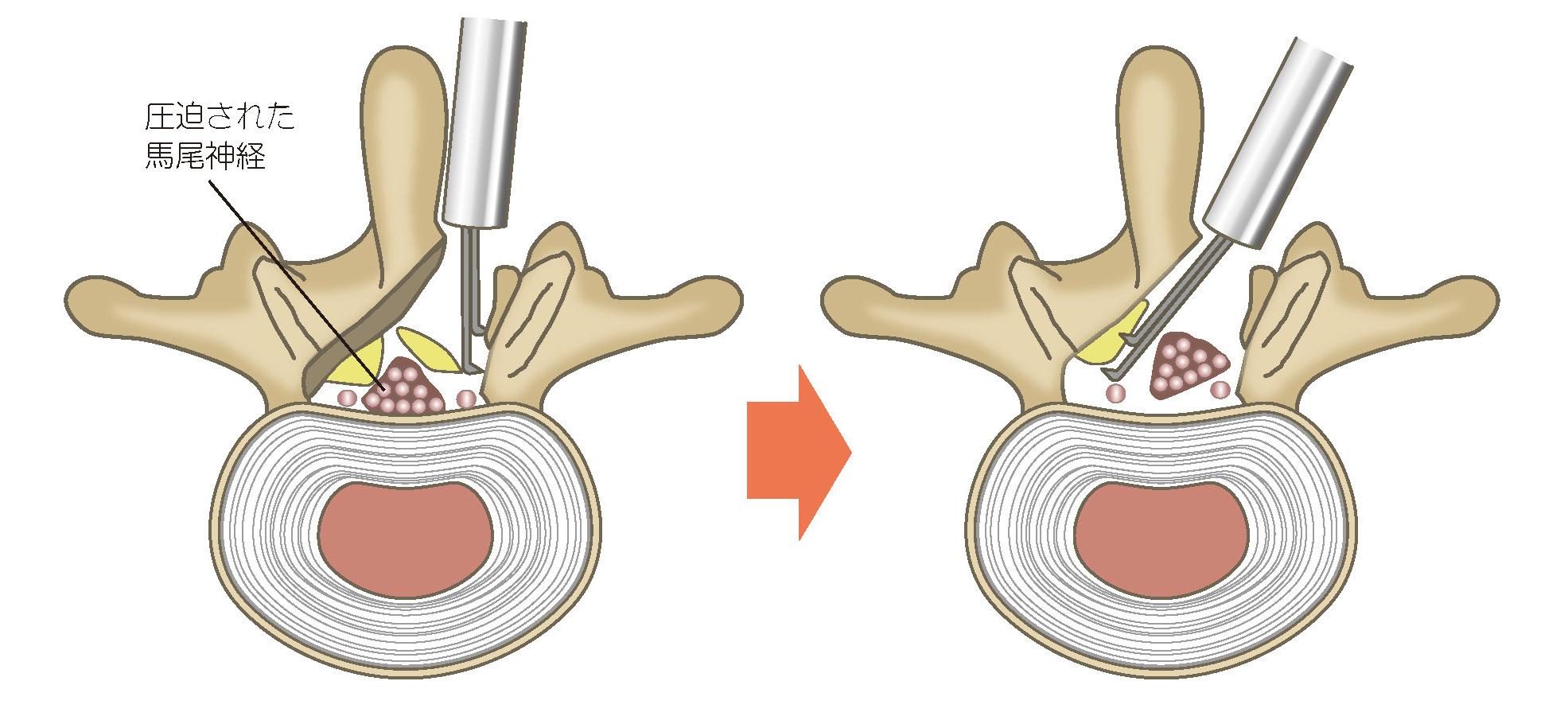

脊柱管狭窄症の手術では、背中側に傷をつくって進入し、神経を圧迫している椎弓の一部や黄色靭帯を取り除いて、
神経の通り道を広げます。かつては背骨周囲の筋肉を大きく剥がして手術していましたが、最近ではなるべく骨や
筋肉を温存した、体への負担が小さい術式が開発されています。
具体的には、棘突起(背骨を触ると出っ張っている部分の骨)を縦に割って周囲の筋肉を傷つけずに開いて手術し、
元通りに閉じる棘突起縦割式椎弓切除術や、背中の片側から進入することで、棘突起ともう片方の軟部組織を残し、
術後の不安定性を防ぐ片側進入椎弓切除術などがあります。
また多椎間にまたがる狭窄でなければ、より侵襲が小さい内視鏡を使った手術が適応
になります。MEL(内視鏡下腰椎椎弓切除術)では2cm 以下、FESS ( 全内視鏡下脊椎手術) では7 ~ 10mm 程度の皮膚
切開から内視鏡を挿入して、それを覗きながら神経を圧迫している椎弓などを取り除きます。
出血や術後の痛みが少なく、回復・リハビリも進みやすいのがメリットです。

脊椎すべり症などを併発しており、椎間関節のずれが大きい場合、椎弓を切除するだけでは術後のぐらつきが強く
なります。不安定性を抑えて術後の再発リスクを減らすため、腰椎を固定する手術を行います。
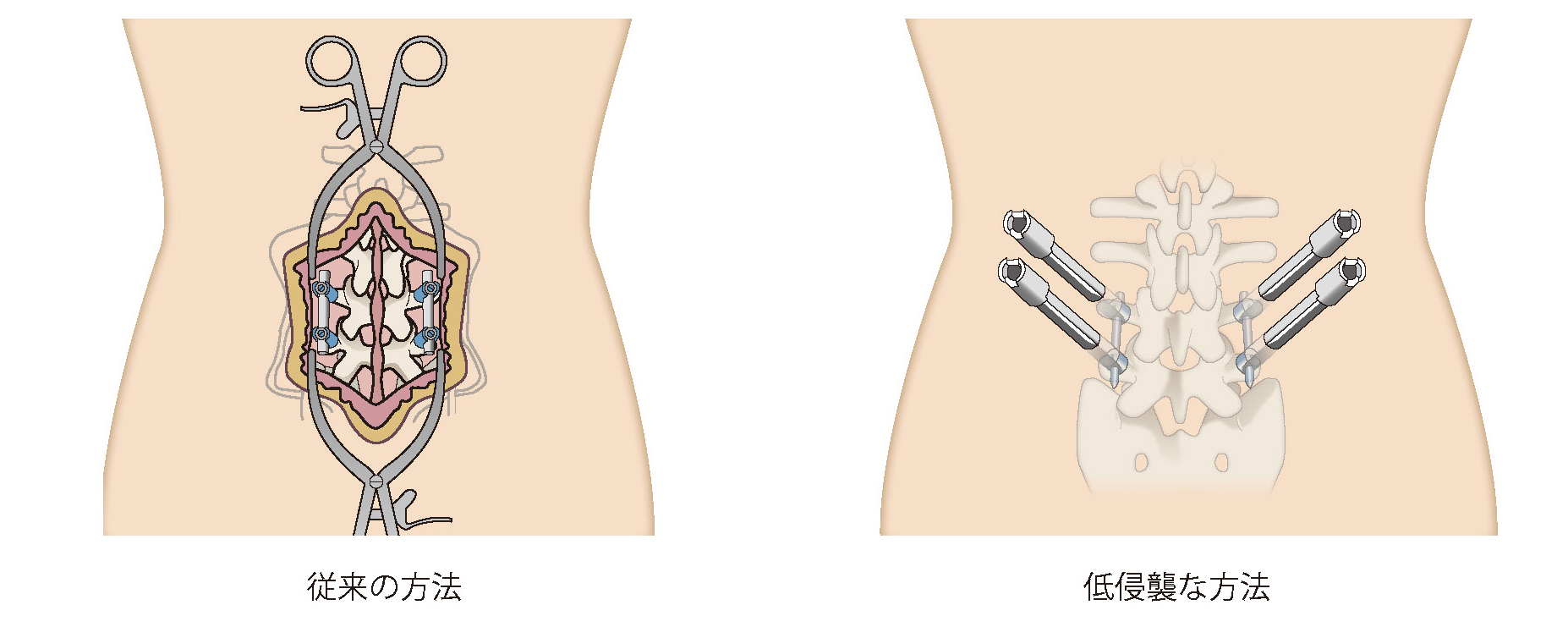
固定術も、昔に比べて低侵襲化が進んでいます。以前は、固定用のボルトを挿入するために10 ~ 15cm の切開が
必要でしたが、近年増えているMIS-TLIF(低侵襲腰椎固定術)では、レントゲン透視撮影を用いることで、親指
サイズの小さな傷からのボルトの設置が可能です。中央の腰椎には4cm 程度の皮膚切開をして、傷ついた椎間板
の代わりとなるケージを入れます。手術時間は1 時間半程度で、出血も少ないので輸血が必要になることはほとんどあり
ません。
手術で使うインプラントの進化も目覚ましく、骨質が良くない人でも固定しやすいスクリューが登場し、術後の安定性が高まりました。
椎体間ケージも、素材の改良により骨がつくまでの期間の短縮が進んでいます。